Другие болезни
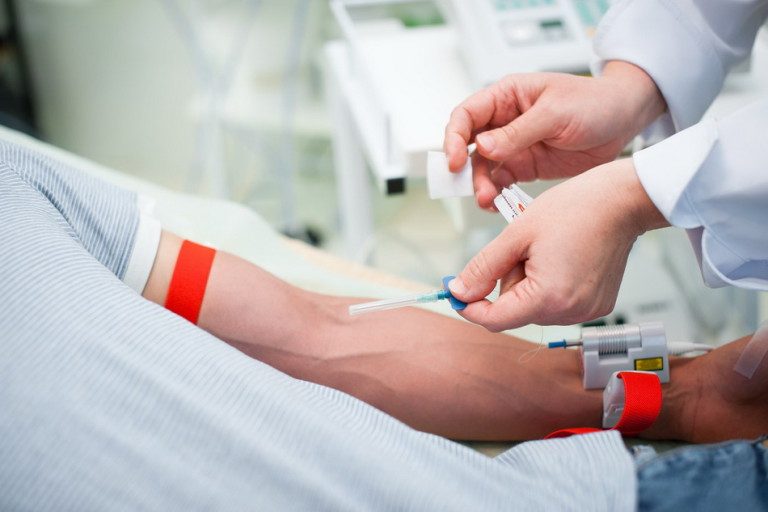
Внутривенное лазерное облучение крови (ВЛОК) — это метод, когда лазерный свет проходит прямо через кровь внутри вены. Представьте, что кровь — это река, а лазер — светильник, который освещает воду изнутри. Свет не просто светит, а помогает крови работать лучше. Такое воздействие запускает процессы в организме, которые меняют состояние клеток и улучшают самочувствие.
Суть ВЛОК в том, что через тонкую иглу вводят специальный лазерный свет в вену. Этот свет проходит через кровь и влияет на клетки, улучшая их функции. Процедуру проводят под контролем врача, чтобы всё было безопасно и комфортно.
Как работает лазер на кровь — простыми словами
Когда лазер светит внутри вены, он меняет свойства крови. Свет помогает эритроцитам — красным кровяным клеткам — переносить кислород лучше. Кислород — главный элемент для работы клеток и всего организма. Благодаря улучшению транспорта кислорода, ткани получают больше энергии. Это похоже на то, как если в машине заменили старое топливо на свежее.
Кроме того, лазер влияет на клетки иммунной системы. Они становятся более активными и быстрее борются с инфекциями. ВЛОК улучшает микроциркуляцию — движение крови в мельчайших сосудах. Из-за этого органы и ткани получают больше питательных веществ.
Также лазер снижает воспаление. Воспаление — это защита организма, но если оно долго длится, это вредно. ВЛОК помогает успокоить этот процесс.
Когда назначают ВЛОК и кому она нужна
ВЛОК применяют при разных состояниях. Например, когда есть хронические воспаления, болезни сосудов, снижение иммунитета. Часто врачи рекомендуют эту процедуру при усталости, слабости, плохом заживлении ран и при некоторых хронических заболеваниях.
Процедура подходит тем, кто хочет улучшить общее состояние без сильных лекарств. Она помогает при диабете, артрите, заболеваниях сердца и даже при некоторых кожных проблемах.
Перед назначением врач обязательно проверит состояние здоровья. ВЛОК не делают при острых инфекциях, серьезных проблемах с кровью или при беременности.
Где сделать ВЛОК и как выбрать клинику
Выбор клиники влияет на качество и безопасность процедуры. Хорошее место — где работают опытные врачи и есть современное оборудование. Важно, чтобы процедура проходила с контролем и соблюдением правил стерильности.
В Москве и регионах есть клиники, которые специализируются на ВЛОК. Например, в СМ-Клинике специалисты проводят процедуру по всем стандартам. Там учитывают индивидуальные особенности каждого пациента и объясняют, как подготовиться и чего ожидать.
Если вы хотите узнать больше или записаться на консультацию, можно посмотреть подробности на сайте СМ-Клиника: https://www.smclinic-ryazan.ru/diagnosis/vzroslym/funktsionalnaya-diagnostika/vlok/
Как проходит процедура — что ожидать
ВЛОК делают в медицинском кабинете. Сначала врач подготавливает место укола — обычно это локтевая вена. Потом через тонкую иглу вводят световод — специальную трубочку, по которой лазерный свет проходит в кровь.
Процедура длится примерно 20–40 минут. Во время неё пациент лежит спокойно. Иногда ощущается лёгкое тепло или покалывание. Это нормально. Важно лежать неподвижно, чтобы не повредить сосуд.
После процедуры иглу убирают, на место укола накладывают пластырь. Обычно нет ни боли, ни осложнений. Результат виден через несколько сеансов.
Преимущества и возможные ограничения ВЛОК
ВЛОК помогает организму работать лучше, активирует защитные силы и улучшает обмен веществ. В отличие от лекарств, здесь нет системной нагрузки на печень или почки. ВЛОК стимулирует организм самостоятельно.
Однако процедуру нельзя делать всем подряд. Есть ограничения. Например, её не проводят при аллергии на свет, тяжелых формах анемии, злокачественных опухолях, инфекциях в острой стадии. Врач всегда оценивает пользу и возможные риски.
Для хорошего результата ВЛОК проводят курсом — обычно 5–10 сеансов с перерывами. Одного раза недостаточно.
Итоги — стоит ли пробовать ВЛОК
ВЛОК — это способ помочь крови работать лучше. Процедура действует на клеточном уровне и может улучшить состояние при многих хронических проблемах. Она не лечит напрямую болезнь, но помогает организму самому справляться с трудностями.
Перед началом важно пройти обследование и проконсультироваться с врачом. Он подскажет, подходит ли ВЛОК именно вам и сколько сеансов нужно.
Если вы хотите улучшить самочувствие и дать организму дополнительный импульс к восстановлению, можно обратиться в проверенную клинику. Например, в СМ-Клинике делают ВЛОК на профессиональном уровне и с комфортом для пациента: https://www.smclinic-ryazan.ru/diagnosis/vzroslym/funktsionalnaya-diagnostika/vlok/.

Многие считают, что брекеты — это только для подростков. На самом деле поставить их можно и в 30, и в 40, и даже в 50 лет. Главное понять, зачем это нужно, как проходит лечение и чего ожидать. В этой статье расскажем, как взрослым помогают исправить прикус и сделать улыбку красивой с помощью брекетов.
Почему взрослым тоже ставят брекеты
Зубы смещаются с возрастом. Иногда это связано с привычками, например, сжимать зубы, иногда с потерей соседних зубов или с возрастными изменениями в костях челюсти. Если зубы не на месте, это не только портит внешний вид, но и влияет на здоровье. Неправильный прикус вызывает проблемы с жеванием, может приводить к боли в челюсти и даже головным болям.
Исправить прикус во взрослом возрасте можно. Сегодня технологии позволяют лечить взрослых так же эффективно, как и детей. Главное, что зубы и челюстные кости у взрослых поддаются перемещению, хоть и медленнее.
Какие брекеты подходят взрослым
Есть несколько видов брекетов, и каждый подходит для взрослых по-своему. Металлические — самые заметные, но и самые прочные. Керамические почти не видны на зубах, потому что подбираются под цвет эмали. Еще есть лингвальные — они крепятся с внутренней стороны зубов, поэтому их вообще не видно.
Выбор зависит от пожеланий и бюджета. Часто взрослые выбирают незаметные варианты, чтобы не выделяться на работе или в обществе. Врач поможет подобрать оптимальный вариант после осмотра и консультации.
Как проходит лечение брекетами у взрослых
Перед установкой обязательно делают рентген, снимают слепки, чтобы увидеть, как стоят зубы и челюсти. Иногда нужна подготовка — удаление зубов, лечение кариеса или воспалений.
Когда брекеты установлены, они создают постоянное давление на зубы. Это заставляет кости постепенно перестраиваться, а зубы — двигаться в нужное положение. Процесс занимает от года до двух, зависит от сложности случая.
Важна регулярная гигиена. Брекеты затрудняют чистку зубов, поэтому нужно тщательно убирать остатки пищи и зубной налет. Иначе могут появиться кариес и воспаления десен. Врач расскажет, как правильно ухаживать за зубами с брекетами.
Есть ли ограничения и риски у взрослых
У взрослых есть свои особенности. Например, если есть заболевания десен или кости, лечение может быть сложнее. Иногда врач рекомендует сначала вылечить воспаления, чтобы брекеты не навредили.
Еще взрослые могут чувствовать дискомфорт дольше, чем дети. Это связано с плотностью костей и возрастными изменениями. Иногда появляются боли или раздражения слизистой, но врач подбирает комфортные методы, чтобы облегчить процесс.
Если у пациента есть проблемы с прикусом очень серьезные, иногда рекомендуют сочетать брекеты с операцией. Это бывает редко и только по показаниям.
Почему взрослым стоит обращаться именно в СМ-Клиника
В СМ-Клиника работают специалисты с большим опытом работы с взрослыми пациентами. Они не просто ставят брекеты, а делают так, чтобы лечение прошло комфортно и эффективно. Здесь учитывают все нюансы здоровья, подбирают индивидуальные планы лечения и сопровождают пациента на каждом этапе.
В клинике применяют современные технологии и материалы. Это позволяет сделать брекеты максимально незаметными и удобными. А еще в СМ-Клиника https://www.sm-stomatology.ru/services/ispravlenie-prikusa-ortodontiya/brekety-vzroslym/ внимательно следят за гигиеной и дают подробные инструкции, чтобы избежать проблем во время лечения.
Как ухаживать за брекетами во взрослом возрасте
Уход за брекетами — залог успешного лечения. Нужно чистить зубы не меньше трех раз в день. Лучше использовать зубные щетки с мягкой щетиной и специальную пасту. Также важно пользоваться ирригатором — устройством, которое промывает пространство между зубами и брекетами водой под давлением.
Нельзя забывать про зубную нить. Есть специальные виды, которые проходят под дугой брекетов и помогают удалить налет из самых труднодоступных мест.
Врач на каждой консультации проверяет состояние полости рта и дает рекомендации по уходу. Если возникают неприятные ощущения или повреждения брекетов, нужно обращаться в клинику, чтобы не затягивать лечение.
Что изменится после снятия брекетов
После того как брекеты снимут, зубы будут на новых местах. Чтобы они не вернулись обратно, пациенту дают ретейнеры — специальные каппы или проволочки, которые фиксируют результат. Обычно их носят несколько месяцев, иногда — всю жизнь.
Зубы становятся ровнее, прикус улучшается. Это помогает жевать, говорить и улыбаться без комплексов. Кроме того, правильный прикус снижает риск заболеваний десен и зубов.
Итоги
Ставить брекеты во взрослом возрасте можно и нужно, если есть проблемы с прикусом или расположением зубов. Это не зависит от возраста, а зависит от желания и здоровья. Лечение требует времени и внимания, но результат стоит усилий.
В СМ-Клиника https://www.sm-stomatology.ru/services/ispravlenie-prikusa-ortodontiya/brekety-vzroslym/ взрослым пациентам помогают пройти весь путь от консультации до полного исправления прикуса. Там учитывают все особенности организма и делают лечение максимально комфортным. Если вы решили изменить улыбку и улучшить здоровье зубов, брекеты — реальный и проверенный способ сделать это даже в зрелом возрасте. Главное — обратиться к профессионалам и не откладывать заботу о себе.
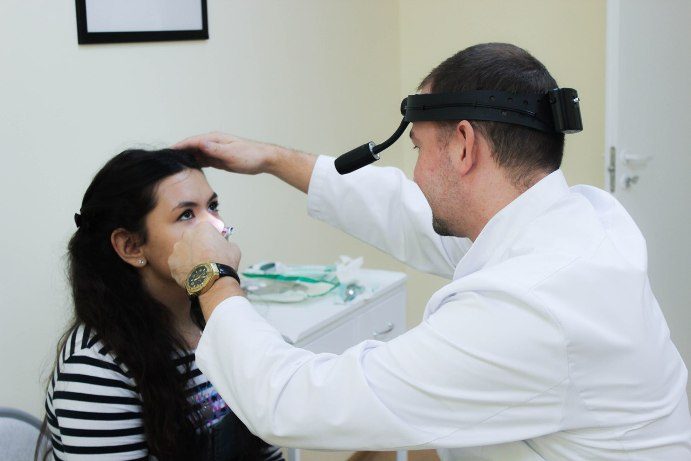
Заложенность носа, боль в горле или постоянный звон в ушах — на первый взгляд, это может показаться пустяками. Но такие «незначительные» симптомы часто сигнализируют о серьёзных заболеваниях, с которыми должен разбираться специалист. В Казани квалифицированную помощь в диагностике и лечении лор-заболеваний предлагает Клиника СЛ. Узнать больше об услугах и записаться на приём можно по ссылке: https://www.clinic-sl.ru/services/lor/
Когда обращаться к отоларингологу?
ЛОР — это не только врач, к которому водят детей, чтобы «посмотреть ушки». Отоларингология охватывает множество направлений, и помощь специалиста может понадобиться в самых разных ситуациях:
- заложенность носа без насморка;
- снижение слуха, шум или звон в ушах;
- частые ангины, боль в горле при глотании;
- полипы, аденоиды, искривление перегородки носа;
- рецидивирующие отиты и синуситы;
- апноэ (остановки дыхания во сне);
- подозрения на новообразования в области головы и шеи.
Игнорирование подобных симптомов может привести к хроническим воспалениям, ухудшению слуха и другим тяжёлым последствиям.
Что предлагает Клиника СЛ?
Клиника СЛ в Казани — это современный медицинский центр, где приём ведут опытные ЛОР-врачи, в том числе кандидаты медицинских наук и специалисты с международной практикой. В распоряжении клиники — высокоточное оборудование, позволяющее проводить диагностику на уровне ведущих федеральных центров.
Вот какие услуги здесь доступны:
- видеориноларингоскопия;
- тональная аудиометрия;
- санация ЛОР-органов;
- лечение хронического тонзиллита;
- удаление серных пробок и полипов;
- пункция гайморовых пазух;
- удаление новообразований в области уха, носа и горла.
Важно: лечение подбирается индивидуально, с учётом всех особенностей пациента.
Преимущества обращения в клинику
Почему всё больше казанцев выбирают именно Клинику СЛ?
- Высокий уровень специалистов. Приём ведут врачи, регулярно повышающие квалификацию.
- Без очередей и бюрократии. Запись — в удобное время, онлайн или по телефону.
- Современные методы терапии. От медикаментозного лечения до лазерных и радиоволновых процедур.
- Комплексный подход. В рамках одного визита можно получить консультацию, диагностику и лечение.
Не откладывайте визит
Многие ЛОР-заболевания развиваются бессимптомно или «маскируются» под сезонные простуды. Если вас давно беспокоят ощущения дискомфорта в области ушей, носа или горла — запишитесь на приём уже сегодня. Раннее выявление проблемы — залог быстрого и эффективного лечения.

Алкоголизм — это хроническое заболевание, которое может оказывать разрушительное влияние на все сферы жизни человека. Но есть надежда. Лечение алкоголизма — это не просто прекращение употребления спиртного, это комплексный процесс преобразования, требующий силы воли, поддержки и профессиональной помощи.
[caption id="attachment_11981" align="aligncenter" width="288" Team of surgeons during operation[/caption
Team of surgeons during operation[/caption
Стадии заболевания:
Алкоголизм не возникает внезапно. Существует несколько стадий зависимости, каждая из которых характеризуется увеличением толерантности к алкоголю, появлением физической и психологической зависимости, а также изменением поведения и личности.
* Стадия употребления и злоупотребления: На этой стадии человек употребляет алкоголь для снятия стресса, улучшения настроения, но он еще не зависим от спиртного.
* Стадия зависимости: На этой стадии уже формируется физическая и психологическая зависимость. Человек нуждается в алкоголе, чтобы чувствовать себя нормально.
* Стадия запущенного алкоголизма: На этой стадии зависимость полностью контролирует жизнь человека. Он теряет работу, семью, друзей, а также страдает от тяжелых физических и психологических последствий алкоголизма.
Лечение алкоголизма — это путь к перерождению:
Лечение алкоголизма — это не просто прекращение употребления спиртного. Это комплексный процесс, который включает в себя несколько этапов:
* Детоксикация: Первый этап лечения — детоксикация. Это процесс очищения организма от алкоголя под медицинским надзором. Детоксикация может проводиться в стационарных или амбулаторных условиях.
* Психотерапия: Психотерапия помогает понять причины алкоголизма, разработать стратегии справляться с стрессом и искушениями, а также изменить образ жизни.
* Групповая терапия: Групповая терапия позволяет общаться с людьми, которые сталкиваются с такими же проблемами, делиться опытом и получать поддержку.
* Медикаментозная терапия: В некоторых случаях для лечения алкоголизма могут применяться медикаменты. Они помогают снизить тягу к алкоголю и предотвратить рецидивы.
Поддержка и реабилитация:
Важно понимать, что лечение алкоголизма — это не одноразовое событие, а постоянный процесс. После завершения основного курса лечения необходимо продолжать работать над собой, чтобы предотвратить рецидивы. Важную роль в этом играют поддержка близких и профессиональная реабилитация.
Реабилитация:
Реабилитационные центры предлагают программы, направленные на восстановление физического и психологического здоровья, адаптацию к трезвому образу жизни, а также на формирование новых социальных навыков.
Надежда есть:
Лечение алкоголизма — это не легкий путь, но он стоит того. С помощью профессионалов и поддержки близких вы можете избавиться от зависимости и начать новую жизнь.
Помните:
* Алкоголизм — это заболевание, а не слабость характера.
* Существует множество способов лечения алкоголизма.
* С помощью профессионалов вы можете избавиться от зависимости.
* Важно не отчаиваться и продолжать работать над собой.

Наркомания является одной из самых серьезных проблем современного общества. Она затрагивает не только самих зависимых, но и их семьи, друзей и общество в целом. Эффективное лечение наркоманов требует комплексного подхода, включающего медицинскую, психологическую и социальную поддержку. А прочитать здесь можно информацию более подробнее.

Этапы лечения
Первый этап: детоксикация
Детоксикация — это первый шаг на пути к выздоровлению. На этом этапе организм очищается от наркотических веществ. Процесс может быть болезненным и опасным, поэтому его следует проводить под наблюдением специалистов. Важно обеспечить комфортные условия для пациента и минимизировать риск осложнений.
Второй этап: реабилитация
После детоксикации начинается реабилитация, которая включает в себя психологическую терапию и социальную адаптацию. На этом этапе пациент работает с психологами и консультантами, чтобы понять причины своей зависимости и научиться справляться с трудностями без наркотиков. Групповые занятия и индивидуальная терапия помогают создать поддерживающую среду.
Третий этап: поддержка после лечения
После завершения реабилитации важно продолжать поддержку пациента. Это может быть участие в группах анонимных наркоманов или регулярные встречи с психологом. Поддержка семьи и друзей также играет ключевую роль в успешном восстановлении.
Методы лечения
Медикаментозная терапия
Медикаментозное лечение может помочь справиться с симптомами отмены и снизить тягу к наркотикам. Существуют различные препараты, которые используются в зависимости от типа зависимости. Важно, чтобы лечение проводилось под контролем врача.
Психотерапия
Психотерапия является важным компонентом лечения наркомании. Она помогает пациентам разобраться в своих чувствах и эмоциях, а также научиться новым стратегиям поведения. Когнитивно-поведенческая терапия, групповая терапия и семейная терапия — все эти методы могут быть эффективными в процессе восстановления.
Социальная реабилитация
Социальная реабилитация включает в себя помощь в восстановлении социальных связей и интеграции в общество. Это может быть обучение новым навыкам, помощь в поиске работы или участие в волонтерских программах. Социальная поддержка играет важную роль в предотвращении рецидивов.
Профилактика рецидивов
Профилактика рецидивов — это ключевая задача после завершения лечения. Пациенты должны быть готовы к возможным искушениям и стрессовым ситуациям. Обучение стратегиям преодоления трудностей, участие в группах поддержки и регулярные встречи с психологом помогают снизить риск возврата к наркотикам.
Лечение наркоманов — это сложный и многогранный процесс, требующий времени, терпения и профессиональной помощи. Комплексный подход, включающий медицинскую, психологическую и социальную поддержку, дает возможность зависимым людям вернуться к нормальной жизни. Важно помнить, что выздоровление возможно, и каждый шаг на этом пути имеет значение.

Реабилитационный массаж — это не просто приятная процедура, это мощный инструмент, помогающий восстанавливать здоровье и функциональность после травм, болезней, операций или длительной иммобилизации.

Как работает реабилитационный массаж?
Массажные техники, применяемые в реабилитации, направлены на:
* Улучшение кровообращения: Массаж стимулирует кровоток, доставляя кислород и питательные вещества к поврежденным тканям, ускоряя процессы регенерации.
* Снятие боли и спазмов: Массажные движения расслабляют мышцы, снимают напряжение и уменьшают боль, вызванную травмой или воспалительным процессом.
* Улучшение подвижности суставов: Массаж способствует размягчению рубцовой ткани, увеличивает эластичность мышц и сухожилий, улучшая подвижность суставов.
* Ускорение восстановления после травм: Реабилитационный массаж стимулирует заживление тканей, уменьшает отечность и способствует возвращению нормальной функции.
* Улучшение лимфодренажа: Массаж стимулирует лимфообращение, выводя из организма токсины и продукты распада, ускоряя реабилитацию.
Перейдя по ссылке mirk.msk.ru вы сможете обратиться в Медицинский институт реабилитации и косметологии им. З.М. Никифоровой.
Кому показан реабилитационный массаж?
* Пациенты после травм опорно-двигательного аппарата (переломы, растяжения, вывихи)
* Пациенты после операций на суставах, позвоночнике, мягких тканях
* Люди с заболеваниями опорно-двигательного аппарата (артрит, остеохондроз)
* Пациенты с ДЦП, церебральным параличом и другими нейромышечными заболеваниями
* Люди с хроническими болями в спине, шее, плечах
* Спортсмены для восстановления после тренировок и соревнований
Типы реабилитационного массажа:
* Классический массаж: применяется для снятия напряжения и улучшения кровообращения
* Спортивный массаж: используется для ускорения восстановления после физических нагрузок
* Лимфодренажный массаж: стимулирует лимфообращение и выводит токсины
* Точечный массаж: применяется для снятия боли и спазмов
* Массаж с использованием специальных приспособлений: например, вакуумные банки, роликовый массажер.
Важно:
* Перед началом реабилитационного массажа необходимо проконсультироваться с врачом или физиотерапевтом.
* Массаж должен проводиться квалифицированным специалистом.
* Необходимо соблюдать рекомендации специалиста по частоте и длительности процедур.
Реабилитационный массаж – это неотъемлемая часть процесса восстановления здоровья. Он помогает телу вернуться к нормальной функции, улучшить качество жизни и восстановить потерянные возможности.





