другие болезни

Биоревитализация — одна из самых популярных процедур в современной косметологии. Она направлена на глубокое увлажнение, восстановление и «перезапуск» кожи с помощью инъекций гиалуроновой кислоты. Многие ждут, что эффект будет моментальным, как у филлеров или ботокса. Но биоревитализация работает иначе — и эффект приходит поэтапно.
Подробнее о составе препаратов, курсе процедур и совместимости с другими методиками можно прочитать на сайте https://fleur-lg.ru/.
Как работает биоревитализация?
Во время процедуры под кожу вводится не объемная, а нативная гиалуроновая кислота — она не заполняет ткани, а действует как активатор внутренних процессов. Гиалуронат притягивает и удерживает влагу, стимулирует выработку коллагена и эластина, улучшает микроциркуляцию.
Но это не «укол красоты» с немедленным результатом. Кожа должна отреагировать, включиться в работу — и на это нужно время.
Когда и что становится заметно после процедуры:
- В течение первых 24 часов кожа становится более увлажнённой, плотной.
- Через 3–5 дней исчезают папулы (следы от уколов), тон лица выравнивается.
- На 7–10 день виден первый стойкий эффект: кожа становится свежей, упругой.
- Максимальный результат проявляется к 14–21 дню — после перестройки коллагенового матрикса.
Почему результат не мгновенный?
Потому что биоревитализация — не маскировка, а восстановление. Это физиологичный процесс, и он требует времени. Организм должен включить регенерацию, выработать собственный коллаген, восстановить водный баланс. Чем «уставше» кожа на старте — тем дольше она будет отвечать.
Также многое зависит от возраста, типа кожи и образа жизни: у курящих и обезвоженных пациентов эффект может проявиться позже и быть менее выраженным.
Как продлить и усилить эффект?
Одной процедуры часто недостаточно. Обычно биоревитализация проводится курсом — 3–4 сеанса с интервалом в 2–3 недели. Это позволяет достичь накопительного эффекта и глубокой перестройки кожи.
Важно соблюдать базовые рекомендации после уколов:
- Избегать активных тренировок и бани 3–5 дней.
- Не использовать агрессивную косметику с кислотами.
- Поддерживать водный баланс — минимум 1,5–2 литра воды в сутки.
Итог
Первые положительные изменения после биоревитализации можно заметить уже через 2–3 дня, но стойкий эффект формируется к 2–3 неделе. Это не быстрая «косметика», а глубокая терапия, которая работает со структурой кожи изнутри. Чтобы результат был заметным и долговременным, важно пройти курс и соблюдать рекомендации специалиста.
Не уверены, подойдёт ли вам биоревитализация? Обратитесь к косметологу. Специалист поможет выбрать процедуру в соответствии с типом кожи.
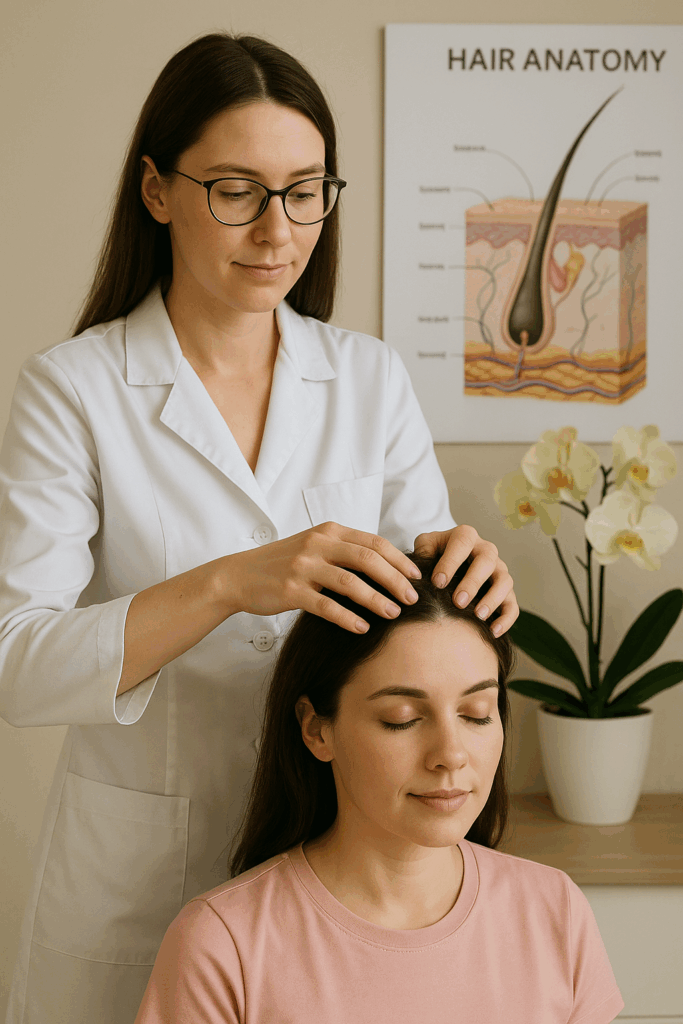
В последние годы трихология стала одним из самых востребованных направлений медицины. Это неудивительно: выпадение, ломкость и истончение волос всё чаще становятся проблемой не только у женщин, но и у мужчин. Причины могут быть разными — от стрессов и гормональных изменений до заболеваний кожи головы. К счастью, современные методы диагностики и лечения позволяют вернуть волосам силу и красоту. Одним из таких эффективных подходов является фототерапия для волос HELEO4, которую сегодня активно используют в специализированных клиниках.
Что изучает трихология
Трихология — это медицинская наука, которая занимается диагностикой и лечением заболеваний волос и кожи головы. В сферу внимания врача-трихолога входят:
- алопеция (разные виды выпадения волос);
- себорейный дерматит;
- грибковые поражения кожи головы;
- нарушение структуры и ломкость волос;
- профилактика возрастных изменений волосяного покрова.
Благодаря точной диагностике можно выявить не только косметическую проблему, но и серьёзные внутренние нарушения в организме.
Современные методы лечения
Сегодня трихология использует целый спектр методов, среди которых:
- мезотерапия — введение питательных коктейлей в кожу головы;
- плазмотерапия — лечение собственной обогащённой плазмой крови пациента;
- лазерная терапия — стимуляция роста волос с помощью низкоинтенсивного излучения;
- фототерапия — воздействие определённого спектра света для улучшения микроциркуляции и питания волосяных фолликулов.
Почему фототерапия набирает популярность
Фототерапия для волос HELEO4 считается одним из наиболее безопасных и безболезненных способов восстановления волос. Она помогает:
- укрепить корни;
- стимулировать рост новых волосков;
- уменьшить жирность кожи головы;
- снизить воспаление и раздражение.
Процедура подходит как женщинам, так и мужчинам, а эффект заметен уже после нескольких сеансов.
Когда стоит обратиться к трихологу
Не стоит ждать, пока выпадение или ломкость волос станут критичными. Консультация трихолога необходима, если вы заметили:
- резкое увеличение количества выпадающих волос;
- появление залысин или участков с редким ростом;
- зуд, перхоть, раздражение кожи головы;
- потерю блеска и эластичности волос.
Чем раньше начать лечение, тем выше шанс сохранить здоровую и густую шевелюру.
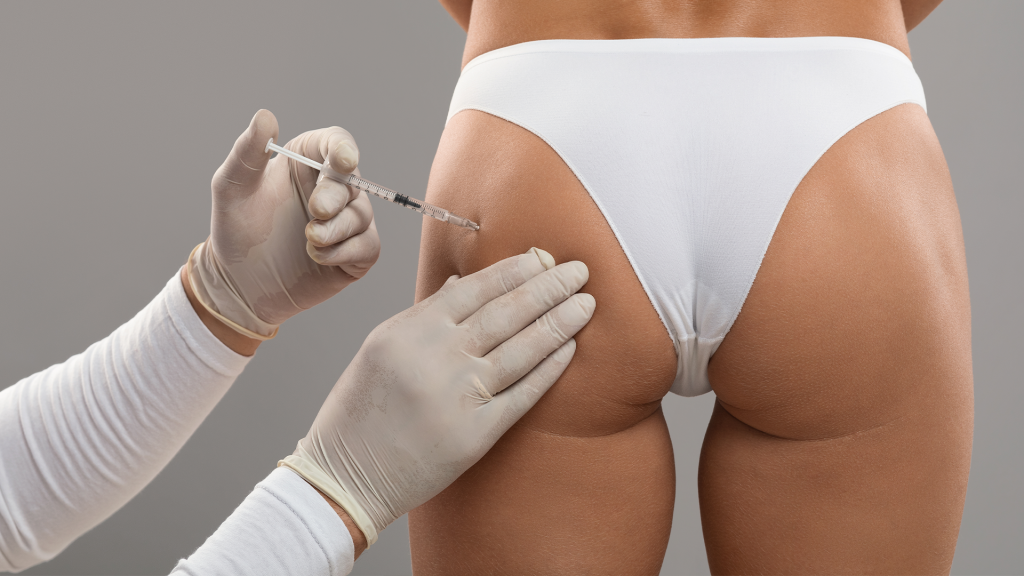
Увеличение ягодиц — это пластическая операция, которая придает объём и форму. Становится выраженнее переход «талия-бедро». Одежда сидит ровнее. Самооценка растет. В СМ-Клиника https://www.sm-plastica.ru/services/plastika-tela/uvelichenie-yagodits-glyuteoplastika/ мы объясняем каждый шаг простым языком. Пациент знает, что будет завтра, через неделю и через месяц. Поэтому решение принимает спокойно.
Кому подходит, а кому нет
Подходит тем, у кого плоские ягодицы по строению, асимметрия после травм, провисание после похудения. Также операция нужна, когда спорт не дает объёма из-за строения таза или слабого жиро-мышечного кармана.
Не подходит при активном курении, неконтролируемом диабете, ожирении, выраженных варикозных узлах, планировании беременности в ближайшие месяцы. Все дело в том, что в этих ситуациях хуже заживает ткань и выше риск осложнений. Врач сначала стабилизирует здоровье. Потом обсуждает пластику.
Методы: чем они отличаются
Есть три пути.
- Липофилинг — перенос собственного жира. Жир берут из зон-доноров: живот, бока, наружные бедра, колени. Получается «два в одном»: талия уже, ягодицы полнее. Объём добавляется мягко. На ощупь естественно.
- Импланты — специальные протезы, которые ставят под большую ягодичную мышцу или глубоко в толщу тканей. Форма ярче. Результат предсказуемее, если своего жира мало.
- Комбинированный метод — имплант задает каркас, жир смягчает контуры и заполняет впадины. Контур получается плавным.
Как выбрать метод
Опираемся на исходные данные. Если индекс массы тела низкий и брать жир негде, логичнее импланты. Если запас жира достаточный и нужна коррекция талии, лучше липофилинг. Кроме того, учитываем образ жизни. При активном спорте и тонкой коже имплант дает стабильную проекцию. А еще важно, какой результат вам ближе: мягкий естественный или ярко выраженный.
Подготовка: пошагово
Сначала консультация и 3D-фото. Врач измеряет таз, складку под ягодицей, качество кожи. Потом анализы крови, ЭКГ, флюорография при необходимости. За 2 недели отменяем никотин и алкоголь. За 7 дней убираем препараты с аспирином. В день операции ничего не едим и не пьём 6–8 часов. Маркируем зоны стоя у зеркала. Так точность выше.
Как проходит операция
Операция идёт под общим наркозом.
Липофилинг. Через проколы 3–4 мм забираем жир тонкими канюлями. Промываем и отделяем фракцию с живыми клетками. Затем вводим жир веерными дорожками на разных уровнях. Так жир получает питание и приживается лучше.
Импланты. Разрез 5–7 см в межъягодичной складке. Карман создаётся внутри мышцы или под фасцией. Имплант фиксируется. Шов прячется в складке. Дренажи ставим по показаниям.
Средняя длительность — 1,5–3 часа.
Реабилитация: по срокам
День 1–3. Компрессионные шорты круглосуточно. Спим на животе или боку. Сидим как можно меньше. Перемещаемся короткими прогулками дома.
Неделя 1–2. Убираем синяки и отёк холодом по схеме врача. Швы сухие. Авто — только пассажиром и с высокой посадкой.
Неделя 3–4. Возвращаем лёгкую работу без длительного сидения. Тренировки для ног и ягодиц пока нельзя.
Месяц 2–3. Постепенно вводим спорт. Бег и приседания — с разрешения врача.
Окончательный вид формируется к 3–6 месяцам. Всё потому, что ткани перестраиваются и жир приживается по своим законам.
Возможные риски и как их снижаем
Есть отёк, серома, синяки, временная онемелость. Редко — инфицирование, смещение импланта, жировая эмболия при грубом введении жира. Мы снижаем риски точной разметкой, стерильной техникой, мягким введением жира только в безопасные слои, современными имплантами с нужной оболочкой. Пациент получает памятку «что делать дома». Поэтому мелкие тревоги решаются быстро.
Результат и стойкость
После липофилинга приживается примерно половина введённого объёма. Это нормальная цифра. Мы закладываем запас. Оставшийся объём живёт как обычная жировая ткань: худеете — объём уменьшается, набираете вес — увеличивается.
Импланты держат форму стабильно. Они не мешают ходить и сидеть. Ограничения минимальны после заживления. Спорт и танцы возможны. Ограничение одно: прямые травмы ягодиц нежелательны.
Стоимость: из чего складывается
Счёт зависит от метода, объёма работы, типа имплантов, количества зон липосакции, наркоза и стационара. В базу обычно входят консультации, анализы по стандарту, операция, компрессионное бельё, перевязки, контрольные визиты. Прозрачная смета помогает понять финальную сумму заранее.
Итоги
Увеличение ягодиц решает задачу формы и пропорций. В СМ-Клиника https://www.sm-plastica.ru/services/plastika-tela/uvelichenie-yagodits-glyuteoplastika/ мы подбираем метод под задачу: липофилинг, импланты или их комбинация. Пациент получает план, фото «до-после» из похожих случаев и понятный график восстановления. Это экономит силы и время, потому что каждый шаг расписан.

Тестостерон есть и у женщин. Он помогает мышцам, костям, либидо и энергии. Проблема начинается, когда его становится больше нормы. Появляются высыпания, цикл «скачет», растут волосы там, где не ждали. В СМ-Клиника https://www.sm-eko.ru/diseases/povyshennyy-testosteron/ мы разбираем такие случаи пошагово: от жалоб и осмотра до плана лечения без лишних анализов.
Симптомы: на что обратить внимание
Повышенный тестостерон чаще всего дает ряд простых и заметных признаков.
— Цикл редкий или вовсе пропадает. Овуляции нет, беременность не наступает.
— Кожа жирная, угри на лице, спине, груди.
— Волосы растут по мужскому типу: над губой, на подбородке, на животе.
— Появляется истончение волос на темени.
— Вес сдвигается к животу, талия «размывается».
— Настроение скачет, сон ломается, снижается желание близости.
Редко, но бывает огрубение голоса и увеличение клитора. Это повод для срочной оценки.
Основные причины: от частого к редкому
Повышенный тестостерон — не диагноз, а следствие. Важно найти источник.
— Синдром поликистозных яичников (СПКЯ). Самая частая причина. Яичники реагируют на инсулин и ЛГ, выделяют больше андрогенов.
— Инсулинорезистентность и лишний вес. Жировая ткань усиливает гормональный «шум», а высокая глюкоза держит яичники в режиме гиперстимуляции.
— Неклассическая гиперплазия надпочечников. Генетическая особенность ферментов, из-за которой надпочечники вырабатывают больше андрогенов.
— Опухоли яичников или надпочечников. Встречаются редко, но исключать их нужно при быстром нарастании симптомов.
— Лекарства. Анаболики, даназол, некоторые прогестины с андрогенным эффектом.
— Реже: гиперпролактинемия, нарушения щитовидной железы, сильный стресс и недосып.
Диагностика: какие анализы действительно нужны
Схема простая и понятная, как сбор пазла. Каждая деталь важна.
— Кровь утром, натощак, в 3–5 день цикла (если он есть). Сдаем общий тестостерон, свободный тестостерон или индекс свободных андрогенов, ГСПГ.
— DHEA-S помогает понять вклад надпочечников.
— 17-ОН-прогестерон утром — скрининг неклассической гиперплазии надпочечников.
— ЛГ, ФСГ, пролактин, ТТГ. Картина станет полной.
— Глюкоза, инсулин, расчёт HOMA-IR, липидный профиль. Эти показатели показывают метаболические риски.
— УЗИ органов малого таза. Оцениваем овуляцию и признаки СПКЯ.
— При внезапном грубом оволосении, огрубении голоса или высокой DHEA-S — КТ/МРТ надпочечников и/или МРТ/УЗИ яичников.
Подготовка простая: за 48 часов убрать спорт до изнеможения и алкоголь, за 24 часа — секс, утром не курить. Добавки с биотином временно отменить.
Лечение: шаги, которые работают
План зависит от причины и целей — нужна ли беременность сейчас или важно уладить кожу и цикл.
— Образ жизни. Минус 5–7% веса снижает уровень андрогенов и возвращает овуляции. Это как убрать несколько «кирпичей» с гормональных весов. Работают регулярная ходьба, силовые 2–3 раза в неделю, сон 7–9 часов, питание с достатком белка и клетчатки.
— Контрацептивы с антиандрогенным эффектом (дрозпиренон, ципротерон, хлормадинон). Они поднимают ГСПГ и «связывают» свободный тестостерон.
— Спиронолактон для контроля оволосения и акне. Курс долгий, эффект нарастает постепенно. Нужна защита от беременности, так как препарат тератогенен для мужского плода.
— Метформин при инсулинорезистентности и СПКЯ. Он снижает инсулин и помогает циклу прийти в норму.
— Топические средства: крем с эфлорнитином для замедления роста волос на лице, дерматологическая схема от акне.
— При неклассической гиперплазии надпочечников врач может рекомендовать низкие дозы глюкокортикоидов.
— Опухоли удаляются хирургически.
Цель — не «уронить» цифру в бланке, а вернуть цикл, улучшить кожу и фертильность, снизить риски диабета и жировой болезни печени.
План при желании забеременеть
Когда беременность в приоритете, тактика иная.
— Сначала наводим порядок с весом, сном и инсулином.
— Если овуляций нет, стимулируем их летрозолом. Иногда помогает метформин.
— При неудачах подключаем инсеминацию или ЭКО.
— На фоне гирсутизма выбираем методы эпиляции, которые не мешают лечению, и ухаживаем за кожей по дерматологической схеме.
Когда нужно срочно к врачу
Немедленная оценка нужна при быстром прогрессировании признаков за недели или месяцы, резком огрубении голоса, увеличении клитора, болях в животе, внезапной остановке цикла дольше трёх месяцев. Это признаки возможного опухолевого процесса или тяжелой эндокринной проблемы.
Частые мифы и короткие ответы
— «Нулевая углеводная диета вылечит гормоны». Нет. Короткий жесткий режим ломает цикл и сон. Стабильное питание с нормой белка, клетчатки и контролем калорий работает лучше.
— «Достаточно сдать анализ в любой день». Нет. Важна точка измерения и подготовка.
— «Травы и БАДы безопасны и сильные». Нет. Многие добавки меняют анализы и мешают лечению.
— «Если цифра чуть выше — это навсегда». Нет. Часто норма возвращается после работы с образом жизни и правильно подобранной терапии.
Как помочь себе уже сегодня
Ведите календарь цикла и симптомов. Это облегчает диагностику. Делайте акцент на шаговой активности и силовых упражнениях с собственным весом. Ухаживайте за кожей по схеме «мягкое умывание — некомедогенный крем — точечные средства от акне». Для нежелательных волос подойдут лазерная эпиляция или восковая эпиляция, но лучше согласовать метод с врачом, чтобы не мешать лечению.
Итоги
Повышенный тестостерон — это не приговор и не повод мириться с акне и редким циклом. Это сигнал. Нужно найти причину и выбрать путь: наладить образ жизни, подключить гормональную и/или метаболическую терапию, спланировать беременность. В СМ-Клиника https://www.sm-eko.ru/diseases/povyshennyy-testosteron/ мы разбираем каждый случай спокойно и последовательно, объясняем каждый шаг, согласуем план и сопровождаем до результата.

Почему тема репродукции становится актуальной
В последние десятилетия всё больше семей сталкиваются с трудностями при планировании ребёнка. Причины могут быть разными: от экологических факторов и хронических заболеваний до позднего возраста родителей. На помощь приходит современная репродуктивная медицина, которая объединяет передовые технологии и опыт специалистов.
Первым шагом на пути к долгожданному родительству чаще всего становится консультация репродуктолога. На приёме врач анализирует анамнез пары, назначает необходимые обследования и формирует персональный план действий. Такой подход позволяет выявить реальные причины проблем и выбрать оптимальную тактику лечения.
Роль высоких технологий в репродукции
Современные методы ВРТ (вспомогательных репродуктивных технологий) помогают тысячам семей обрести счастье родительства. Они применяются в тех случаях, когда традиционные методы лечения не дают результата.
Ключевым направлением работы является отделение ВРТ, где проводятся такие процедуры, как ЭКО, ИКСИ и криоконсервация. Благодаря современному оборудованию и профессионализму врачей, вероятность успешного исхода значительно повышается.
Что включает репродуктивная помощь
Репродуктивная медицина — это не только технологии, но и комплексный подход. Обычно программа лечения состоит из нескольких этапов:
- детальная диагностика организма будущих родителей;
- подготовка к процедурам (лечение сопутствующих заболеваний, стимуляция овуляции и др.);
- проведение ЭКО или других методов ВРТ;
- наблюдение в течение всего периода беременности.
Такой алгоритм помогает создать максимально безопасные условия и для женщины, и для будущего ребёнка.
Этическая и психологическая сторона вопроса
Многие пары переживают стресс, связанный с длительным лечением и ожиданием результата. Поэтому работа специалистов не ограничивается медицинской помощью. Важную роль играет психологическая поддержка, которая помогает справиться с тревогой и сохранить уверенность на всём пути.
Где получить квалифицированную помощь
Вопрос доверия в репродуктивной медицине имеет первостепенное значение. Необходимо выбирать клиники, где сочетаются опытные специалисты, современное оборудование и индивидуальный подход к каждой семье. Одним из примеров является сайт cispb.com, где представлена подробная информация об услугах, методиках и возможностях репродуктивной медицины.
Заключение
Современные достижения в области репродуктивных технологий дают шанс многим семьям осуществить мечту о рождении ребёнка. Консультация специалиста, продуманная диагностика и современные методы ВРТ помогают справиться с самыми сложными случаями.
Сегодня репродуктивная медицина — это не только медицинская помощь, но и поддержка, которая позволяет почувствовать уверенность и надежду.

Биологически активные добавки давно стали популярным средством для поддержания здоровья и восполнения дефицита веществ в организме. Они являются продуктами, которые применяются в дополнение к пище и не относятся к лекарственным средствам. Вопрос о том, нужны ли БАДы здоровому человеку, обсуждается специалистами и потребителями уже много лет.
Особенности применения БАДов для здорового человека
Для человека с полноценным рационом, отсутствием хронических заболеваний и сбалансированным образом жизни потребность в добавках не всегда критична. Основные вещества, такие как витамины, минералы и природные компоненты, могут поступать с продуктами питания. Тем не менее, существуют ситуации, когда даже здоровому человеку полезно принимать БАДы:
- в периоды повышенных физических или умственных нагрузок;
- при недостаточном потреблении витаминов и минералов с пищей;
- в стрессовые периоды или при изменении режима питания;
- при активных занятиях спортом, когда увеличивается потребность организма в определенных веществах.
Преимущества и польза
Даже здоровый человек может получить пользу от правильно подобранных добавок. БАДы помогают поддерживать иммунитет https://da.by/catalog/lechebnaya_kosmetika/bady/, повышают уровень энергии, улучшают обмен веществ и общее состояние организма. Важно помнить, что эффективность зависит от качества компонентов, соблюдения правил приема и рекомендаций специалистов.
Как правильно использовать БАДы
Если решено купить бады, важно соблюдать несколько правил:
- Выбирать средства только у проверенных производителей с сертификатами качества.
- Принимать добавки в соответствии с инструкцией и рекомендациями врача.
- Использовать БАДы как дополнение к рациону, а не как замену пищи или лекарственных средств.
- Учитывать индивидуальные особенности организма, возраст и образ жизни.
Итоги
Для здорового человека БАДы не являются обязательными, однако их применение может приносить дополнительную пользу в определенные периоды жизни. Главное — правильно подходить к выбору и использовать продукты от надежных производителей. Купить бады стоит только после оценки потребностей организма и ознакомления с составом, чтобы они реально поддерживали здоровье и улучшали общее состояние.
Важно помнить, что добавки не заменяют полноценного питания и здорового образа жизни. Их эффективность проявляется только при соблюдении правил приема и разумном использовании. Здоровый человек может использовать БАДы как дополнительный источник витаминов и минералов, поддержку иммунитета и энергии, особенно в стрессовые периоды, при физических нагрузках или изменении рациона. Такой подход позволяет получить максимальную пользу, избегая ненужных расходов и риска для здоровья.





